Dr. Konstantinos Seretis, MD, MSc, EBOPRAS
Assistenz Professor (GR)
Ästhetische und Rekonstructive
Plastische Chirurgie
Brustrekonstruktion
Vorstellung für Brustkrebs
Risikofaktoren
Diagnose
Behandlung
Brustrekonstruktion
"Das Leben kommt mit vielen Herausforderungen. Die, die uns nicht erschrecken sollte, sind die, die können wir die Kontrolle über nehmen."
Angelina Jolie, 1975-
"Ich schaue auf meine Krebsreise als Geschenk: Es machte mich verlangsamen und erkennen die wichtigen Dinge im Leben und hat mich gelehrt, die kleinen Dinge nicht schwitzen."
Olivia Newton John, 1948-
Statistische Fakten über den Brustkrebs*
-
Die häufigste Krebsform bei Frauen.
-
1 von 8 Frauen werden im Lauf ihres Lebens an Brustkrebs erkranken.
-
29% der neuen Krebserkrankungen pro Jahr.
-
232.340 neue Fälle in den USA im Jahr 2013.
-
39.620 Todesfälle werden im Jahr 2013 erwartet. Nur Lungenkrebs übersteigt diese Anzahl.
-
2.900.000 haben eine Brustkrebsdiagnose in ihrer persönlichen Anamnese.
-
79% der Diagnosen und 88% der Todesfälle bei Patientinnen über 50 Jahre alt.
-
50% der Diagnosen bei Patientinnen jünger als 61 Jahre alt (Jahre 2006-2010).
-
Die 5-jährige Überlebensrate nach der Therapie für Patientinnen mit lokaler Krankheit (nur Brust) beträgt 99%, bei regionaler Erkrankung (Brust und Lymphknoten) 84% und im Falle von Metastasen (andere Organe) nur 24%.
-
Eine Brustrekonstruktion nach Mastektomie wird nur bei 20% der Patientinnen durchgeführt.
* von der amerikanischen Krebsgesellschaft

Richtlinien zur rechtzeitigen Diagnose von Brustkrebs (Screening) *
-
jährliche Mammographie ab dem Alter von 40Jahren
-
Klinische Brustuntersuchung
-
alle drei Jahre im Alter von 20 bis 40 Jahren
-
jedes Jahr für Frauen über 40 Jahre alt
-
-
Selbstuntersuchung der Brust ab dem Alter von 20 und sofortiges Aufsuchen eines Arztes bei jeglicher Veränderung
Jährliche MRI und Mammographie wird bei Frauen mit hohem Risiko empfohlen (2%), wie:
-
Bei belasteter Familiengeschichte (auf Grundlage des Risikobewertungsmodells Claus)
-
Genetische Prädisposition (Mutation der BRCA1, BRCA2)
-
Andere Risikofaktoren, wie
-
Brustbestrahlung im Alter von 10-30 Jahren
-
Syndrom Li-Fraumeni, Cowden, Bannayan-Riley-Ruvalcaba. Erhöhtes Risiko besteht auch bei Familienangehörigen ersten Grades.
-
Ihr Arzt wird Sie, basierend auf Ihrer Anamnese, weiterhin informieren.
* von der amerikanischen Krebsgesellschaft
Die Brust spielt eine zentrale Rolle was die feminine Seite der Frau betrifft. Im Fall einer Brustkrebsdiagnose und darauffolgender Mastektomie und Brustverlust ist mit einer erheblichen Auswirkung auf die weibliche Psyche zu rechen. Brustkrebs ist zwar die häufigste Krebserkrankung bei Frauen, doch leider wird nur bei einem kleinen Prozentsatz Brustrekonstruktion nach Mastektomie durchgeführt und das aufgrund einer Reihe von Mythen, aber auch Mangel an Bewusstsein und Information.
Wir informieren Sie über alles, was Sie über Brustkrebs und Rekonstruktion nach Mastektomie wissen müssen.
Risikofaktoren für Brustkrebs
Ein Risikofaktor ist jeder Faktor, der die Chance einer Krankheit erhöht.
A. Risikofaktoren, die wir nicht beeinflussen können.
-
Geschlecht. Männer können zwar Brustkrebs entwickeln, aber bei Frauen ist das Risiko etwa 100 Mal grösser.
-
Alter. Das Risiko nimmt mit dem Alter zu.
-
Genetische Risikofaktoren. Etwa 5-10% der Brustkrebsfälle sind erblich bedingt (Genmutationen BRCA1, BRCA2). Im Alter von 70 werden 44-78% der Frauen mit BRCA1-Mutationen und 31-56% der Frauen mit BRCA2-Mutationen Brustkrebs entwickeln. Diese Mutationen kommen in weniger als 1% der allgemeinen Bevölkerung vor.
-
Familiengeschichte mit Brustkrebs. Bei einer Verwandten ersten Grades (Mutter, Schwester oder Tochter) mit Brustkrebs verdoppelt sich das Risiko einer Frau. Bei zwei Verwandten ersten Grades verdreifacht sich das Risiko.
-
Persönliche Geschichte mit Brustkrebs. Eine Frau mit Brustkrebs hat ein 3-4 -fach erhöhtes Risiko für die Entwicklung eines neuen Krebses (kein Rezidiv) der anderen Brust oder in einem anderen Teil der gleichen Brust.
-
Dichtes Brustgewebe. Die Brust besteht aus Fettgewebe, Bindegewebe und Drüsengewebe. Frauen mit mehr Drüsen-und Bindegewebe haben ein höheres Risiko für Brustkrebs.
-
Bestimmte gutartige Brustkonditionen. Übliche Konditionen ohne Atypien, wie Duktale Hyperplasie, Fibroadenom, Sklerosierende Adenose, Multiple Papillome (genannt Papillomatose) erhöhen leicht das Risiko einer Frau (1.5 bis 2 Mal). Konditionen mit Atypien wie die Atypische Duktale oder Lobuläre Hyperplasie erhöhen das Brustkrebsrisiko noch mehr und zwar 3.5 bis 5 Mal.
-
Diagnose eines Lobuläres Karzinom in situ (LCIS). Das Risiko für die Entwicklung eines invasiven Brustkrebses ist um das 7- bis 11- fache erhöht.
-
Anzahl der Menstruationszyklen. Frauen, die mehr Menstruationszyklen gehabt haben, weil ihre Menstruation früh begann (jünger als 12 Jahre alt) und / oder spät in die Menopause gekommen sind (älter als 55 Jahre) haben ein 1-2 Mal höheres Brustkrebsrisiko.
-
Vergangene Brustbestrahlung. Das Risiko hängt vom Alter der Patienten zum Zeitpunkt der Bestrahlung ab. Das Risiko ist am höchsten, wenn die Bestrahlung im Jugendalter durchgeführt wurde. Strahlenbehandlung nach dem Alter von 40 scheint das Brustkrebsrisiko nicht zu erhöhen.
Β. Risikofaktoren, die wir beeinflussen können.
-
Kinder. Ein 1-2 Mal höheres Brustkrebsrisiko haben Frauen, die keine Kinder oder ihr erstes Kind nach dem 30. Lebensjahr bekommen haben.
-
Verwendung von hormonellen Verhütungsmitteln. Das Risiko erhöht sich 1-2 Mal, aber Frauen, die seit mehr als 10 Jahren keine oralen Kontrazeptiva mehr eingenommen haben, scheinen kein erhöhtes Brustkrebsrisiko zu haben.
-
Hormontherapie nach der Menopause. Es gibt 2 Arten:
-
Kombinierte Hormontherapie. Das Brustkrebsrisiko steigt schon mit weniger als 2 Jahren der Einnahme an. Das Risiko erhöht sich nur während der Einnahme und bei kürzlichem Absetzen und kehrt zu dem der normalen Bevölkerung 5 Jahre nach dem Absetzen zurück.
-
Östrogen -Therapie. Das Brustkrebsrisiko wird nicht erhöht, jedoch wird das Risiko von Schlaganfall, Thrombose und Eierstockkrebs (wenn mehr als 10 Jahren verwendet) erhöht.
-
-
Stillen. Einige Studien deuten darauf hin, dass das Stillen das Brustkrebsrisiko etwas vermindern kann, vor allem wenn es länger als ein Jahr fortgesetzt wird.
-
Alkohol. Das Risiko steigt mit der Menge des konsumierten Alkohols.
-
Übergewicht oder Fettleibigkeit nach der Menopause. Das Risiko steigt.
-
Körperliche Aktivität. Zügiges Gehen, 1.25 bis 2.5 Stunden pro Woche, reduziert das Risiko einer Frau um 18% in einer aktuellen Studie.
Der Einfluss von verschiedenen anderen Faktoren wird noch erforscht, wobei die Ergebnisse häufig entweder nicht eindeutig oder negativ sind. Ergebnislos ist bis heute die Untersuchung von Faktoren wie Ernährung und Vitaminzufuhr, Chemikalien, Tabakrauch und Nachtarbeit. Gemäss der vorhandenen Daten erhöhen Faktoren wie die Verwendung von BHs, Antiperspirantien (Deos), die „Pille danach“ und Brustimplantate das Risiko von Brustkrebs nicht.
Diagnose
Brustkrebs wird entweder nach dem Auftreten von Symptomen diagnostiziert oder nach einem Screening-Test. Bei einer frühen Diagnose sind in der Regel noch keine klinischen Symptome vorhanden. Außerdem ist die Erfolgsrate bei einer frühzeitigen Behandlung höher. Deswegen ist die empfohlene Vorsorgeuntersuchung so wichtig.
Das häufigste Symptom bei Brustkrebs ist ein neu aufgetretener Knoten oder eine Masse. Eine schmerzlose, harte Masse, die einen unregelmäßigen Umriss hat, ist oftmals bösartig, doch Brustkrebs kann auch zart, weich und abgerundet sein. Brustkrebs kann sogar schmerzhaft sein. Da also die Symptome eines Brustkrebses nicht einheitlich und spezifisch sind, ist es von enormer Wichtigkeit, jede neu aufgetretene Masse, Klumpen, Knoten oder Brustveränderung von einem Arzt überprüfen zu lassen.
Weitere mögliche Anzeichen von Brustkrebs sind:
-
Anschwellen der gesamten Brust oder eines Teils (selbst wenn kein deutlicher Knoten zu fühlen ist)
-
Hautreizung oder Delle
-
Brust- oder Brustwarzenschmerzen
-
Mamillenretraktion (Brustwarze nach innen gestülpt)
-
Rötung, Schuppenbildung oder Verdickung der Brustwarze oder Haut der Brust
-
Brustwarzensekret (außer Muttermilch)
-
Klumpen, Knoten oder Schwellung in der Achselhöhle oder unter dem Schlüsselbein, sogar bevor der ursprüngliche Tumor in der Brust zu spüren ist
Obwohl diese Symptome nicht spezifisch für Brustkrebs sind und auch bei anderen Konditionen aufgefunden werden, sollte bei deren Auftreten immer ein Arzt zur weiteren Abklärung konsultiert werden.
Ihr Arzt wird Ihre Anamnese aufnehmen, Sie klinisch untersuchen und Sie weiteren diagnostischen Tests unterziehen, bevor eine endgültige Diagnose gestellt werden kann.
Behandlung
Die Behandlung von Brustkrebs ist chirurgisch, da der Tumor entfernt werden muss. Die Operation unterscheidet sich je nach Krebsstadium. Ebenso können weitere Behandlungen, wie Bestrahlung, Chemotherapie, antihormo-nelle Therapie und Krebsimmuntherapie (monoklonale Antikörper), erforderlich sein.
Die Chirurgischen Optionen sind die Brusterhaltende Chirurgie und die Mastektomie (Brustamputation):
-
Brusterhaltende Chirurgie. Es wird lediglich ein Teil der betroffenen Brust entfernt, der von der Größe und Lage des Tumors und anderen Faktoren abhängt. Für die meisten Frauen mit Brustkrebsstadium I oder II ist die Brusterhaltende Operation (BCS- Breast Conserving Surgery) plus Strahlentherapie so effektiv wie die Brustamputation. Die Überlebensraten bei diesen zwei therapeutischen Ansätzen sind gleich.
-
Die Mastektomie. Es gibt folgende Formen der Mastektomie:
-
Einfache Mastektomie. Die ganze Brust wird entfernt, einschließlich der Brustwarze.
-
Hautsparende (subkutane) Mastektomie. Hier werden Brustdrüsen-gewebe, Brustwarze und Warzenhof, ohne die Haut der Brust entfernt. Diese Methode wird im Fall einer direkten Brustrekonstruktion eingesetzt und wird über die Jahre immer häufiger angewendet.
-
Brustwarzen erhaltende Mastektomie. Hierbei wird das Brustdrüsen-gewebe entfernt, ohne Brustwarze, Warzenhof und Haut. Dies ist die neueste Technik, die nur unter konkreten Bedingungen angewendet wird, immer gefolgt von einer sofortigen Brustrekonstruktion. Diese Methode wird nicht einheitlich von allen Brustchirurgen anerkannt und befürwortet. Die Gegensprecher sehen ein Risiko darin, dass Tumorzellen in der Brustwarze zurückbleiben könnten. Ausserdem ist das langfristige Ergebnis bei einer relativ neuen Technik noch zu prüfen.
-
Modifizierte radikale Mastektomie. Hier werden zusätzlich zur einfachen Mastektomie die Lymphknoten in der Achselhöhle entfernt. Diese Methode wird in fortgeschrittenen Stadien der Brustkrebserkrankung angewendet, wenn bereits Metastasen in den Lymphknoten der Achselhöhle vorhanden sind. In der Vergangenheit war sie die bevorzugte Methode, aber die Fortschritte in der Brustkrebsforschung und –Behandlung haben ihre Anwendung in der heutigen Zeit eingeschränkt.
-
Radikale Mastektomie. Sie beinhaltet zusätzlich noch die Entfernung des großen Brustmuskels. Diese Operationstechnik wird heute fast nicht mehr angewendet.
Die Auswahl der geeigneten Technik ist von vielen Faktoren abhängig und jeder Patientenfall ist einzigartig. Ihr Chirurg wird Sie ausführlich über die Behandlungs-möglichkeiten, abgestimmt auf Ihren Fall, informieren.

Brustrekonstruktion nach Brustkrebs
Die Brustrekonstruktion ist eine Operation für Frauen, bei denen entweder die ganze oder ein Teil der Brust entfernt wurde. Mit der Operation werden die Brusthügel wieder aufgebaut, so dass die Brust etwa die gleiche Größe und Form wie vorher hat. Die Brustwarze und der Warzenhof können ebenfalls rekonstruiert werden. Leider haben die meisten Frauen nach einer Mastektomie keine Brustrekonstruktion. Die Brustrekonstruktion wird von einem plastischen Chirurgen durchgeführt.
Ein Plastischer Chirurg ist dafür verantwortlich, Sie über die rekonstruktiven Optionen zu informieren, die Brustrekonstruktion zu planen und durchzuführen. Wir schlagen vor, die Konsultation und Entscheidung der idealsten Option für Ihren Fall nach der Brustkrebs-Diagnose und vor der Brustamputation einzuplanen. So kann Ihr Fall gründlich analysiert und der Behandlungsplan besser organisiert werden. Außerdem trägt das Wissen, dass Ihre Brust rekonstruiert wird - entweder direkt oder auch später - enorm dazu bei, dass Ihre Psychologie vor der Brustamputation verbessert wird. Leider hat nur eine Minderheit der Mastektomie-Patienten eine Brustrekonstruktion.
Warum einer Brustrekonstruktion?
-
Um eine permanente Brust wiederzuerlangen, mit natürlicher Form, Größe und Position
-
Um Ihre Brüste symmetrisch erscheinen zu lassen wenn sie einen BH oder Bikini tragen
-
Um das Bild über Ihren Körper und Ihre Psychologie zu verbessern und somit auch zur Optimierung ihrer Lebensqualität beizutragen
Mit der Brustrekonstruktion kann nicht eine exakt gleiche Brust wie die natürliche Brust wiederhergestellt werden, da die Gewebeeigenschaften unterschiedlich sind. Sie werden in der Lage sein, den Unterschied zwischen der rekonstruierten Brust und der natürlichen Brust zu sehen, wenn Sie nackt sind. Aber wenn Sie einen BH tragen, sollten die Brüste ähnlich genug in Größe und Form sein, dass Sie sich in jeder Art von Kleidung wohl fühlen. Ihr Körperbild und Selbstwertgefühl kann sich nach Ihrer Wiederherstellungschirurgie verbessern, aber das ist leider nicht immer der Fall. Manche Frauen sind nach der Operation nicht glücklich mit der Art und Weise wie die rekonstruierte Brust aussieht und sich anfühlt. Zudem kommen auch manchmal Sorgen um die Lappenplastik und/oder die Entnahmestelle. Sie und Ihre Vertrauten sollten genau wissen, was sie von der Brustrekonstruktion zu erwarten haben. Es gibt oft viele Optionen zu überdenken, wenn Sie und Ihr Plastischer Chirurg über die beste individuelle Behandlungsmethode diskutieren. Die Brustrekonstruktion bedeutet oft eine oder mehrere Operationen. Sprechen Sie über die Vorteile und Risiken der Rekonstruktion mit Ihrem Arzt, bevor die Operation geplant wird. Gönnen Sie sich genügend Zeit, um die beste Entscheidung für Sie zu machen. Sie sollten sich nur dann für eine Brustrekonstruktion entscheiden, wenn Sie vollständig informiert sind.
Primäre oder Sekundär - Rekonstruktion?
Bei der primären Rekonstruktion erfolgt –während derselben Operation - nach der Mastektomie direkt die Rekonstruktion der Brust.
Vorteile:
-
Eine Operation
-
Weniger Narben
-
Besseres, in der Regel, ästhetisches Endergebnis
-
Kein physischer und psychischer Verlust der Brust
Nachteile:
-
Es werden nacheinander zwei Operationen durchgeführt, so dass mehr Zeit für die Operation benötigt wird
-
Das Risiko von Komplikationen ist höher, wenn zwei Operationen kombiniert werden
-
Mögliche Komplikationen können eine nötige weitere Behandlung verzögern
-
Strahlentherapie, nach der Rekonstruktion, kann das ästhetische Ergebnis beeinträchtigen
-
Die Notwendigkeit der gleichzeitigen Verfügbarkeit des Allgemeinen und des Plastischen Chirurgen
Die Möglichkeit der Sofortrekonstruktion ist nicht immer möglich und hängt von vielen Faktoren ab, wie das Brustkrebsstadium, der allgemeine Gesundheitszustand, der Bedarf für Strahlentherapie usw. Rauchen ist eine absolute Kontraindikation für die Sofortrekonstruktion wegen erhöhtem Hautnekroserisiko. Hinzu kommt, dass einige Frauen nicht über den Wiederaufbau denken wollen (oder können), solange sie sich noch mit der Krebsdiagnose auseinandersetzen. In diesen Fällen können Sie bis nach der Brustkrebsoperation warten, um über den Wiederaufbau zu entscheiden.
Bei der Sekundärrekonstruktion wird der Wiederaufbau später gestartet, nach der Mastektomie und nach dem Abschluss der möglichen weiteren Behandlung.
Vorteile:
-
Die Krebsbehandlung ist abgeschlossen und die Patientin gesund
-
Das Gewebe ist verheilt und besitzt eine ausreichende Blutversorgung. Somit ist das Risiko einer Hautnekrose reduziert
-
Gewebeschäden durch die Bestrahlung können allenfalls wiederhergestellt werden (je nach Patientenfall)
Nachteile:
-
Der Bedarf einer weiteren Narkose und Operation
-
Erneute Ausfallzeit bis zur Genesung
-
Die Narben der Mastektomie wirken sich auf das ästhetische Ergebnis aus.
Wie schon in allen internationalen medizinischen Studien bewiesen zeichnet sich die Sekundärrekonstruktion durch sehr hohe Zufriedenheit der Patientinnen mit signifikanter Verbesserung ihrer Lebensqualität aus. Bei jeder Operation gibt es natürlich die Möglichkeit von Komplikationen, deshalb ist die ausführliche Diskussion mit dem plastischen Chirurgen sehr wichtig um jeden Aspekt der vorgeschlagenen Behandlung zu beleuchten.
Brustimplantate oder Eigengewebsrekonstruktion?
Α. Die verwendeten Brustimplantate bestehen aus Silikongel (wie bei der Brustvergrößerung). Bevorzugt werden heutzutage die „anatomischen“ Implantate, die ein natürliches Endergebnis verleihen. Die Methoden, die zur Verfügung stehen sind folgende:
-
Einzeitige primäre Rekonstruktion. Der Wiederaufbau mit Implantat wird gleichzeitig bzw. sofort nach der Mastektomie durchgeführt. Das Implantat wird in der Regel unter den Muskel eingesetzt und so wird die neue Brust erschaffen. Diese Operation ist technisch gesehen nicht zu vergleichen mit der Brustaugmentation, da hier das Brustgewebe fehlt und nur die Haut vorhanden ist. Die Eigenschaften des Implantats und die mögliche Verwendung auch anderer künstlicher Materialien sind zusätzliche wichtige Unterschiede.
-
Zweizeitige Sekundärrekonstruktion. Dies ist die häufigste Technik mit Einsatz von Implantaten. Ein temporäres Implantat, das aufblasbar ist (Expander), wird nach Beendigung der Brustkrebsbehandlung unter dem Brustmuskel positioniert. Periodisch wird das Implantat mit Kochsalzlösung aufgefüllt. Dadurch wird das Gewebe gedehnt und gleichzeitig ein Hohlraum produziert, in dem nach 4-6 Monaten das temporäre Implantat entfernt und das permanente Implantat eingesetzt wird. Dann ist die Rekonstruktion abgeschlossen.
-
Direkte spätere Wiederherstellung, in zwei Stufen. Dieses ist ein Zwischenverfahren und wird in der Regel durchgeführt, wenn die Patientin eine sofortige Wiederherstellung wünscht, aber die Tumormerkmale noch unklar sind, also die weitere Behandlung nach der Mastektomie noch nicht festgelegt ist. Direkt nach der Mastektomie wird ein befristeter Expander eingesetzt, so dass die Patientin gleich eine Brust hat. Allerdings sind hier die weiteren Behandlungen und der zeitliche Abschluss der Rekonstruktion vom Befund der Biopsie abhängig.
Die Rekonstruktion mit Implantate bietet bestimmte Vorteile an, wie:
-
relativ kurze Operation
-
begrenzte Schmerzen und Komplikationsrisiken (direkte)
-
Kein Gewebeentnahme von einem anderen Körperbereich der Patientin
-
hervorragende Ergebnisse bei prophylaktischer Mastektomie (Fall Angelina Jolie)
Nachteile sind:
-
Direkte Komplikationen, wie nach jeder Operation (Blutung, Hämatom, Infektion, verzögerte Heilung, hypertrophe Narbe usw.)
-
Gefahr von Spätkomplikationen vom Implantat, wie Flüssigkeitsansammlung, Bruch, oder Entzündung, Entstehung einer Kontraktionskapsel. Diese bedürfen einer weiteren Behandlung
-
Mögliche Entfernung und/oder Austausch des Implantats innerhalb von 10 Jahren. Dieses Risiko ist hier viel höher als bei der typischen Brustvergrößerung
-
Bedarf an mehreren Operationen, um die Rekonstruktion zu vervollständigen
-
Reduzierte Natürlichkeit der Brüste, da sich die Grösse der rekonstruierten Brust nicht mit der Schwankung des Gewichts verändert, und zudem kälter und weniger beweglich ist. Möglicher Interventionsbedarf in der gesunden Brust, um ein besseres Ergebnis zu erzielen
-
mäßige bis schlechte Ergebnisse bei Frauen mit sehr großer hängender Brust
-
MRI-Untersuchung nötig, um den korrekten Implantateinsatz zu überprüfen
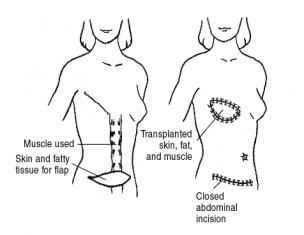
Β.Eigengewebsrekonstruktion mittels Lappenplastiken. Übliche Spenderbereiche sind Bauch (TRAM-oder DIEP Lappen) und Rücken (latissimus dorsi Lappen) der Patientin. Haut und Fettgewebe werden evtl. mit dem entsprechenden Muskel der Region (rectus abdominis, latissimus dorsi) entnommen, um die Brust zu schaffen.
TRAM DIEP Latissimus Dorsi
Lappen Lappen Lappen
Vorteile sind:
-
Die Konsistenz des Lappens ist der natürlichen Brust ähnlich, aufgrund der enthaltenen Fettmenge
-
Natürlicheres Ergebnis, da der Lappen Eigengewebe der Patienten ist und sich somit auch natürlicher verhält. Er bewegt sich, hat die gleiche Körpertemperatur und seine Grösse verändert sich analog zum Körpergewicht. Die Notwendigkeit für einen Eingriff in die gesunde Brust ist weniger wahrscheinlich, aber trotzdem möglich, im Fall von Wunsch nach Grössenveränderung, hängender Brust, usw.
-
Vermeidung von Implantaten und somit ihrer Komplikationen
-
Gutes Ergebnis bei Frauen mit großer hängender Brust
-
Die Verwendung des Bauchlappens bietet gleichzeitig die Möglichkeit einer Bauchdeckenstraffung.
Nachteile sind:
-
Die Gewebeentnahme hinterlässt Narben und kann möglicherweise Komplikationen an der Entnahmeregion verursachen
-
Lange Operationszeit, die je nach Rekonstruktionstyp 10-12 Stunden dauern kann.
-
Längere Erholungsperiode
-
5-10% Risiko einer Lappennekrose insbesondere bei der Verwendung von Lappen mit der mikrochirurgischen Technik (DIEP Lappenplastik)
-
Mögliche „Knappheit“ von verfügbarem Gewebe bei schlanken Patientinnen
-
Die Verwendung vom Bauchmuskel (TRAM Lappenplastik), reduziert die Stärke der Bauchwand mit Gefahr einer Hernie (Bauchwanddurchbruch) in Zukunft
Die Rekonstruktion mit eigenem Gewebe wird trotz der Nachteile in den meisten Fällen bevorzugt. Natürlich müssen viele Faktoren berücksichtigt werden, wie Gesundheitszustand und Körpertyp der Patientin, Qualität der Gewebe, Rauchen, Wünschen und Erwartungen der Frauen. Die Diskussion mit Ihrem plastischen Chirurgen wird Ihnen helfen, die Art der Rekonstruktion zu wählen, die zu Ihnen passt.
Was passiert nach Brustrekonstruktion?
Die Wiederherstellung der Brust wird nicht mit der Brustrekonstruktion abgeschlossen, sondern erst nach 6 Monaten mit:
-
Rekonstruktion der Brustwarze und des Warzenhofes. Es handelt sich hierbei um eine ästhetische und keine funktionelle Wiederherstellung. Für die Brustwarzenrekonstruktion wird entweder Gewebe von der gesunden Brustwarze oder ein lokaler Lappen verwendet. Der Warzenhof wird durch Hauttransplantation und/oder medizinischer Tätowierung wiederhergestellt.
-
Operation der gesunden Brust aus Gründen der Symmetrie (Brustvergrösserung, Brustverkleinerung oder Bruststraffung).
Obwohl sie nicht immer notwendig sind, führen diese weiteren obengenannten Eingriffe zur Verbesserung des endgültigen ästhetischen Ergebnisses und zur grösseren Patientenzufriedenheit.
Fazit: Die Brustrekonstruktion nach Mastektomie ist ein Verfahren, bei dem auf der einen die ausführliche Beratung und Information der Patientin und auf der anderen das Einbeziehen ihrer Bedürfnisse zentrale Rollen bei der Auswahl der geeigneten Technik spielen. Vertrauen, Zusammenarbeit und Diskussion mit Ihrem plastischen Chirurgen sind zudem notwendig, damit Sie zusammen den hürdenvollen Weg der Brustkrebsbehandlung und Rekonstruktion gehen können.