
Δρ. Σερέτης Κωνσταντίνος, MD, MSc, EBOPRAS
Επίκουρος Καθηγητής
Αισθητική και Επανορθωτική
Πλαστική Χειρουργική
Αποκατάσταση Μαστού
Εισαγωγή για τον καρκίνο του μαστού
Παράγοντες κινδύνου
Διάγνωση
Θεραπεία
Αποκατάσταση του μαστού
"Η ζωή έχει πολλές προκλήσεις. Αυτές που δεν πρέπει να μας φοβίζουν είναι όσες μπορούμε να αντιμετωπίσουμε και να διαχειριστούμε."
Angelina Jolie, 1975-
"Κοιτάζω το ταξίδι με τον καρκίνο μου ως ένα δώρο: Με έκανε να μειώσω τους ρυθμούς μου, να εκτιμήσω τα σημαντικά πράγματα της ζωής και να μην αγχώνομαι για τα μικρά πράγματα."
Olivia Newton John, 1948-
ΣΤΑΤΙΣΤΙΚΑ ΣΤΟΙΧΕΙΑ ΓΙΑ ΤΟΝ ΚΑΡΚΙΝΟ
ΤΟΥ ΜΑΣΤΟΥ*
-
Ο συχνότερος τύπος καρκίνου στις γυναίκες.
-
1 στις 8 γυναίκες θα εκδηλώσει κατά τη διάρκεια της ζωής της καρκίνο του μαστού.
-
29% των νέων καρκίνων κάθε χρόνο.
-
232.340 νέες περιπτώσεις στις ΗΠΑ το 2013.
-
39.620 θάνατοι αναμένονταν το 2013. Μόνο από καρκίνο του πνεύμονα περισσότεροι κατ'έτος.
-
2.900.000 έχoυν ιστορικό διάγνωσης καρκίνου.
-
79% των διαγνώσεων και 88% των θανάτων συμβαίνει σε ασθενείς με ηλικία άνω των 50 ετών.
-
50% των διαγνώσεων σε ασθενείς με ηλικία ίση ή μικρότερη από 61 έτη (έτη 2006-2010).
-
Η επιβίωση 5 χρόνια μετά τη θεραπεία για ασθενείς με τοπική νόσο (μόνο στο μαστό) είναι 99%, με περιοχική νόσο (μαστό και λεμφαδένες) 84%, ενώ με μεταστάσεις (σε άλλα όργανα) 24%.
-
Αποκατάσταση έχει κάνει μόνο 20% των ασθενών μετά τη μαστεκτομή.
* Από την Αμερικανική Εταιρεία για τον Καρκίνο

Οδηγίες για την πρώιμη διάγνωση (Screening) του καρκίνου του Μαστού *
-
Μαστογραφία, κάθε έτος από την ηλικία των 40ετών
-
Κλινική εξέταση του μαστού
-
κάθε 3 χρόνια στην ηλικία των 20-40ετών
-
κάθε χρόνο για γυναίκες άνω των 40ετών
-
-
Αυτοεξέταση του μαστού, από την ηλικία των 20 ετών με αναφορά στο γιατρό σας κάθε αλλαγής
Μαγνητική τομογραφία και μαστογραφία, κάθε χρόνο, προτείνεται σε γυναίκες υψηλού ρίσκου (2%), όπως:
-
Βεβαρυμένο οικογενειακό ιστορικό (με βάσει το μοντέλο εκτίμησης κινδύνου Claus)
-
Γενετική προδιάθεση (μετάλλαξη BRCA1, BRCA2 γονίδια)
-
Παράγοντες υψηλού κινδύνου
-
ακτινοβολία στο θώρακα μεταξύ 10-30 ετών
-
σύνδρομο Li-Fraumeni, Cowden, Bannayan-Riley-Ruvalcaba ή διάγνωσή τους σε συγγενείς 1ου βαθμού
-
Ο γιατρός σας θα σας καθοδηγήσει με βάσει το ιστορικό σας.
*Από την Αμερικανική Εταιρεία για τον Καρκίνο
Ο μαστός αποτελεί κεντρικό σημείο στη θηλυκότητα της γυναίκας και η απώλειά του, λόγω του καρκίνου, συνοδεύεται από σημαντικό ψυχολογικό αντίκτυπο. Αν και πρόκειται για το συχνότερο τύπο καρκίνου στις γυναίκες, μικρό μόνο ποσοστό υποβάλλεται σε ανάπλαση μετά τη μαστεκτομή, εξαιτίας μύθων και ανεπαρκούς ενημέρωσης για τις δυνατότητες που προσφέρονται.
Σε χώρες με προηγμένα συστήματα υγείας υπάρχει ιατρική ομάδα για την κατάρτιση του θεραπευτικού πλάνου, όπου συμμετέχει ο χειρουργός του μαστού, ο Πλαστικός Χειρουργός και ο Ακτινοθεραπευτής. Οι προτάσεις της ομάδας συζητώνται με την ασθενή και οι αποφάσεις, που λαμβάνονται από κοινού, αφορούν τη χειρουργική αφαίρεση του όγκου, την ανάγκη περαιτέρω θεραπείας (ακτινοβολία, χημειοθεραπεία), φαρμακευτικής αγωγής και την αποκατάσταση του μαστού σε ένα ή δυο χρόνους.
Στην Ελλάδα η συμμετοχή του Πλαστικού Χειρουργού πριν από τη θεραπεία (μαστεκτομή) δεν είναι ακόμη συχνή, με αποτέλεσμα οι επιλογές αποκατάστασης να περιορίζονται. Στο πλαίσιο αυτό παρουσιάζονται όσα πρέπει να γνωρίζει κανείς σχετικά με τον καρκίνο του μαστού και την αποκάτασταση μετά τη μαστεκτομή.
Παράγοντες κινδύνου για την εκδήλωση καρκίνου του μαστού
A. Παράγοντες κινδύνου χωρίς δυνατότητα παρέμβασης.
-
Φύλο. Οι άνδρες μπορούν να εκδηλώσουν επίσης καρκίνο του μαστού, αλλά η συχνότητα στις γυναίκες είναι περίπου 100 φορές μεγαλύτερη.
-
Ηλικία. Ο κίνδυνος αυξάνεται με την αύξηση της ηλικίας.
-
Γενετικοί παράγοντες κινδύνου. Οι μεταλλάξεις σε γονίδια (BRCA1, BRCA2) ευθύνονται μόνο για το 5% έως 10% των περιπτώσεων καρκίνου του μαστού. Το 44-78% των φορέων του BRCA1 γονιδίου και το 31-56% του BRCA2 αναμένεται να εκδηλώσει καρκίνο έως την ηλικία των 70 ετών. Ευτυχώς, τα μεταλλαγμένα γονίδια φέρει λιγότερο από 1% του γενικού πληθυσμού.
-
Οικογενειακό ιστορικό. Ο κίνδυνος διπλασιάζεται αν υπάρχει 1 και τριπλασιάζεται αν υπάρχουν 2 συγγενείς πρώτου βαθμού (μητέρα, αδερφή, κόρη) με τη νόσο.
-
Ιστορικό διάγνωσης καρκίνου του μαστού. Γυναίκα με καρκίνο στον ένα μαστό έχει 3-4 φορές υψηλότερο κίνδυνο να αναπτύξει νέο καρκίνο (όχι υποτροπή) στον άλλο μαστό ή σε άλλο τμήμα του ίδιου μαστού.
-
Πολύ συμπαγής μαστός. Ο μαστός αποτελείται από μαζικό, ινώδη και λιπώδη ιστό. Οι ασθενείς με μεγαλύτερη αναλογία σε μαζικό και ινώδη ιστό έχουν πιο συμπαγή μαστό και κατά συνέπεια υψηλότερο κίνδυνο εμφάνισης καρκίνου.
-
Καλοήθεις παθήσεις του μαστού. Παθήσεις χωρίς ατυπία όπως ιναδένωμα, πορώδης υπερπλασία, σκληρωτική αδένωση αυξάνουν τον κίνδυνο κατα 1.5-2 φορές. Παθήσεις με ατυπία (άτυπα κύτταρα) όπως άτυπη πορώδης ή λοβώδης υπερπλασία αυξάνουν τον κίνδυνο κατά 3.5-5 φορές.
-
Διάγνωση λοβιακού καρκίνου in situ (LCIS), δηλαδή μη διηθητικού καρκίνου του μαστού. Ο κίνδυνος (διηθητικού) καρκίνου αυξάνει 7-11 φορές.
-
Αριθμός εμμηνορρυσιακών κύκλων. Γυναίκες με πρώιμη εμμηναρχή (πριν τα 12 έτη) και καθυστερημένη εμμηνόπαυση (μετά τα 55 έτη) έχουν αυξημένο κίνδυνο κατά 1-2 φορές.
-
Ιστορικό ακτινοβολίας του θώρακα. Ο κίνδυνος ποικίλει με την ηλικία του ασθενούς κατά την υποβολή σε ακτινοβολία, με υψηλότερο ρίσκο στην εφηβεία, λιγότερο μεταξύ 18 και 40 ετών και κανένα ρίσκο μετά.
Β. Παράγοντες κινδύνου με δυνατότητα παρέμβασης.
-
Απόκτηση παιδιών. Μη τεκνοποίηση ή ηλικία πρώτης τεκνοποίησης μετά τα 30 έτη αυξάνει τον κίνδυνο 1-2 φορές.
-
Πρόσφατη λήψη αντισυλληπτικών. Ο κίνδυνος είναι αυξημένος 1-2 φορές, αλλά μηδενίζεται αν η χρήση τους έχει διακοπεί σε διάστημα άνω των 10 ετών.
-
Ορμονική θεραπεία μετά την εμμηνόπαυση. Υπάρχουν 2 είδη:
-
Συνδυασμένη θεραπεία οιστρογόνων-προγεστερόνης. Ο κίνδυνος αυξάνει σε γυναίκες που λαμβάνουν αγωγή για διάστημα άνω των 2 ετών ή τη διέκοψαν στο πρόσφατο παρελθόν, ενώ μηδενίζεται η επίδραση αν έχει παρέλθει διάστημα άνω των 5 ετών από τη διακοπή τους.
-
Θεραπεία με οιστρογόνα. Δεν αυξάνει τον κίνδυνο καρκίνου του μαστού, αλλά τον κίνδυνο αγγειακού εγκεφαλικού επεισοδίου, θρόμβωσης, όπως και καρκίνου των ωοθηκών (με χρήση >10 ετών).
-
-
Θηλασμός. Μελέτες δείχνουν μια ελαφρά μείωση του κινδύνου σε γυναίκες που έχουν θηλάσει, ιδίως όταν διαρκεί μεγάλο χρονικό διάστημα (άνω 1 έτους)
-
Αλκοόλ. Ο κίνδυνος αυξάνει με την ποσότητα αλκοόλ που καταναλώνεται.
-
Αυξημένο βάρος, μετά την εμμηνόπαυση. Ο κίνδυνος εμφάνισης καρκίνου του μαστού αυξάνεται σε υπέρβαρες και παχύσαρκες ασθενείς.
-
Άσκηση. Υπάρχει ευεργετική επίδραση της φυσικής δραστηριότητας, με το γρήγορο βάδισμα για 1.25-2.5 ώρες την εβδομάδα να μειώνει το ρίσκο κατά 18% σε πρόσφατη μελέτη.
Η επίδραση αρκετών ακόμη παραγόντων στην εκδήλωση καρκίνου του μαστού βρίσκεται υπό μελέτη, με αποτελέσματα είτε ασαφή είτε αρνητικά. Παράγοντες όπως η διατροφή, βιταμίνες, χημικά του περιβάλλοντος, το κάπνισμα και η νυκτερινή εργασία έχουν μελετηθεί με ασαφή προς το παρόν συμπεράσματα. Παράγοντες όπως η χρήση στηθόδεσμου, χρωστικές μαλλιών, οι αυτόματες αποβολές και εκτρώσεις και τα ενθέματα σιλικόνης δεν αυξάνουν τον κίνδυνο εκδήλωσης καρκίνου του μαστου, με τα υπάρχοντα δεδομένα.
Διάγνωση
Η διάγνωση του καρκίνου του μαστού γίνεται είτε μετά την εκδήλωση συμπτωμάτων είτε ως αποτέλεσμα του προληπτικού ελέγχου, γι'αυτό και έχει μεγάλη σημασία η πιστή εφαρμογή του. Η διάγνωση σε αρχικό στάδιο δεν έχει, συνήθως, κλινικά συμπτώματα και θεραπεύεται πιο εύκολα με υψηλότερα ποσοστά επιτυχίας.
Το πιο κοινό σύμπτωμα του καρκίνου του μαστού είναι η ψηλάφηση μιας νέα διόγκωσης ή μάζας. Αν και μια ανώδυνη, σκληρή μάζα με ακανόνιστα άκρα είναι πιο πιθανό να είναι καρκίνος, η διάγνωση αυτή μπορεί να τεθεί και σε μάζα μαλακή, στρογγυλή ή και επώδυνη. Για το λόγο αυτό, είναι σημαντικό κάθε γυναίκα που ψηλαφά μια νέα μάζα στο μαστό της να επισκέπτεται ένα μαστολόγο για εξέταση.
Άλλα πιθανά συμπτώματα καρκίνου του μαστού περιλαμβάνουν :
-
Διόγκωση του συνόλου ή μέρους του μαστού (ακόμα κι αν δεν ψηλαφάται μάζα)
-
Ερεθισμός του δέρματος ή παραμόρφωση
-
Πόνος στο μαστό ή τη θηλή
-
Εισολκή της θηλής (στροφή προς τα μέσα)
-
Ερυθρότητα, απολέπιση ή πάχυνση της θηλής ή του δέρματος του μαστού
-
Εκροή υγρού από τη θηλή (εκτός από γάλα)
-
Διόγκωση στη μασχάλη ή κάτω από την κλείδα (πριν ο όγκος στο μαστό να γίνει ακόμη ψηλαφητός)
Παρά το γεγονός ότι τα συμπτώματα αυτά μπορούν να προκληθούν και από άλλες παθήσεις συστήνεται να αναφέρονται στο γιατρό σας, για περαιτέρω έλεγχο.
Ο γιατρός σας θα λάβει το ιστορικό, θα κάνει κλινική εξέταση και πιθανότατα θα συστήσει ένα κατάλληλο παρακλινικό έλεγχο, πριν προβεί σε οποιαδήποτε επεμβατική πράξη.
Θεραπεία
Η θεραπεία του καρκίνου του μαστού είναι χειρουργική, δηλαδή ο όγκος πρέπει οπωσδήποτε να αφαιρεθεί. Ανάλογα με τη βαρύτητα της νόσου, η χειρουργική προσέγγιση ποικίλει, όπως και η ανάγκη για περαιτέρω θεραπεία με ακτινοβολία,φάρμακα (χημειοθεραπεία), ορμονοθεραπεία και στοχευμένη θεραπεία (μονοκλωνικά αντισώματα).
Ανάλογα με το στάδιο υπάρχουν 2 είδη επεμβάσεων:
-
Η εκτομή του όγκου με διατήρηση του μαστού (breast conserving surgery). Πρόκειται για την αφαίρεση του όγκου μαζί με τον πέριξ υγιή ιστό, διατηρώντας το μεγαλύτερο μέρος του μαστού. Ενδείκνυται σε πιο μικρούς όγκους (σταδίου 1ου ή 2ου) και συνοδεύεται από ακτινοθεραπεία. Οι μελέτες δείχνουν παρόμοια αποτελεσματικότητα (παρόμοια επιβίωση) με τη μαστεκτομή.
-
Η μαστεκτομή. Ανάλογα με την τεχνική διακρίνονται οι κάτωθι τύποι:
-
Ολική ή απλή μαστεκτομή, γίνεται αφαίρεση όλου του μαστού μαζί με το σύμπλεγμα θηλής-θηλαίας άλω.
-
Μαστεκτομή με διατήρηση του δέρματος (skin-sparing mastectomy). Αφαιρείται ο μαστός και η θηλή όχι όμως το δέρμα και έχει εφαρμογή στην περίπτωση που έχει αποφασιστεί η άμεση αποκατάσταση του μαστού. Χρησιμοποιείται ευρύτερα τα τελευταία χρόνια.
-
Μαστεκτομή με διατήρηση της θηλής (nipple-sparing), όπου διατηρούνται τόσο το δέρμα όσο και η θηλή. Αποτελεί την πιο πρόσφατη τεχνική, προτείνεται με βάσει αυστηρές ενδείξεις και εκτελείται επίσης άμεση αποκατάσταση του μαστού. Δεν είναι αποδεκτή ογκολογικά από όλους τους χειρουργούς μαστού εξαιτίας του κινδύνου παραμονής καρκινικών κυττάρων στη θηλή αλλά και της μη επαρκούς εξέτασης της αποτελεσματικότητας στο χρόνο, ως νέα τεχνική.
-
Τροποποιημένη ριζική μαστεκτομή. Η απλή μαστεκτομή συνδυάζεται με ταυτόχρονη αφαίρεση των μασχαλιαίων λεμφαδένων. Εφαρμόζεται σε πιο προχωρημένα στάδια της νόσου, όταν ήδη συνυπάρχουν μεταστάσεις στους λεμφαδένες της μασχάλης. Παλαιότερα αποτελούσε την επέμβαση επιλογής, ωστόσο η εξέλιξη στη διερεύνηση των λεμφαδενικών μεταστάσεων και η πρόοδος στη συνολική αντιμετώπιση του καρκίνου έχουν περιορίσει τις ενδείξεις της.
-
Ριζική μαστεκτομή. Εκτελείται όπως η τροποποιημένη ριζική με ταυτόχρονη αφαίρεση των θωρακικών μυών. Σήμερα εφαρμόζεται μόνο σε πολύ προχωρημένες περιπτώσεις ή οταν υπάρχει όγκος στους θωρακικούς μύες (κάτωθεν του μαστού).
Η επιλογή της κατάλληλης τεχνικής βασίζεται σε πολλούς παράγοντες, που ξεπερνούν τον ενημερωτικό χαρακτήρα του παρόντος ιστοτόπου. Ο χειρουργός του μαστού θα σας ενημερώσει λεπτομερέστερα για τις διαθέσιμες επιλογές που ανταποκρίνονται στη δική σας περίπτωση, αφού κάθε ασθενής είναι μοναδικός.

Αποκατάσταση του μαστού
Η αποκατάσταση του μαστού έχει ένδειξη μετά από σχεδόν κάθε χειρουργική επέμβαση αφαίρεσης καρκίνο του μαστού.
Ο Πλαστικός Χειρουργός αποτελεί τον κατεξοχήν υπεύθυνο γιατρό για να σας ενημερώσει για τις δυνατότητες που σήμερα προσφέρoνται αλλά και για την κατάρτιση του πλάνου αποκατάστασης. Ιδανικό σενάριο αποτελεί η ιατρική επίσκεψη να λάβει χώρα μετά τη διάγνωση του καρκίνου του μαστού και πριν την αφαίρεση του, καθώς επιτρέπεται η καλύτερη εκτίμηση της ιατρικής σας κατάστασης. Παράλληλα η γνώση από την πλευρά σας ότι το στήθος θα αποκατασταθεί, είτε άμεσα είτε σε απώτερο χρόνο, επιδρά θετικά στη ψυχολογία σας πριν από την αφαίρεση του καρκίνου.
Δυστυχώς, μικρό μόνο ποσοστό τελικά υποβάλλεται σε αποκατάσταση.
Γιατί να γίνει αποκατάσταση του μαστού?
-
Για να ανακτήσετε ένα μόνιμο στήθος, με φυσιολογικό σχήμα, μέγεθος και θέση
-
Για να κάνετε το στήθος σας να φαίνεται συμμετρικό φορώντας στηθόδεσμο ή μαγιό
-
Για να βελτιώσετε την εικόνα για το σώμα σας, τη ψυχολογία σας και να έχετε καλύτερη ποιότητα ζωής
Η αποκατάσταση του μαστού δεν μπορεί, συνήθως, να δημιουργήσει ένα μαστό ίδιο με τον υγιή, λόγω των μοναδικών χαρακτηριστικών του φυσικού μαστού. Ωστόσο δημιουργείται ένας μαστός που μοιάζει σε μέγεθος και σχήμα με τον υγιή. Έτσι, η αυτοπεποίθηση και ψυχολογία σας διατηρείται θετική.
Κάθε υποψήφια προς αποκατάσταση οφείλει να γνωρίζει τα παραπάνω και βέβαια να συμβουλευτεί τον Πλαστικό χειρουργό, που θα εξηγήσει τη διαδικασία, τις δυνατές επιλογές και τα οφέλη και κινδύνους της κάθε επέμβασης. Δώστε στον εαυτό σας άφθονο χρόνο για την πλήρη ενημέρωση και σκέψη πριν τη λήψη των τελικών σας αποφάσεων, πριν την υποβολή σε μαστεκτομή.
Άμεση ή Απώτερη Αποκατάσταση?
Η άμεση αποκατάσταση γίνεται στο ίδιο χειρουργείο με τη μαστεκτομή.
Πλεονεκτήματα:
-
Υποβολή σε 1 χειρουργείο
-
Λιγότερες ουλές
-
Καλύτερο, συνήθως, τελικό αισθητικό αποτέλεσμα
-
Δεν υπάρχει η απώλεια, σωματική και ψυχολογική, του στήθους
Μειονεκτήματα:
-
εκτελούνται διαδοχικά 2 επεμβάσεις, άρα μεγαλύτερος χρόνος χειρουργείου
-
αύξηση του ρίσκου των επιπλοκών, αφού συνδυάζονται 2 επεμβάσεις
-
πιθανή επιπλοκή μπορεί να καθυστερήσει την περαιτέρω αναγκαία θεραπεία
-
η ακτινοθεραπεία, μετά την αποκατάσταση, μπορεί να επηρεάσει το αποτέλεσμα της αποκατάστασης
-
ανάγκη διαθεσιμότητας, ταυτόχρονα, γενικού και πλαστικού χειρουργού
Η επιλογή της άμεσης αποκατάστασης δεν είναι εφικτή σε όλες τις περιπτώσεις και εξαρτάται από πολλούς παράγοντες όπως τα χαρακτηριστικά του όγκου, την υγεία της ασθενούς, την ανάγκη ακτινοθεραπείας μετεγχειρητικά κα. Το κάπνισμα αποτελεί αντένδειξη, λόγω αύξησης του κινδύνου νέκρωσης του δέρματος του μαστού. Επίσης η ασθενής πιθανώς να αποφασίσει να αντιμετωπίσει τον καρκίνο πρώτα και μετά να προχωρήσει στη διαδικασία αποκατάστασης.
Η απώτερη αποκατάσταση γίνεται μετά τη μαστεκτομή και την ολοκλήρωση της θεραπείας με ακτινοθεραπεία ή/και χημειοθεραπεία.
Πλεονεκτήματα:
-
έχει ολοκληρωθεί η θεραπεία για τον καρκίνο και η ασθενής θεωρείται υγιής
-
οι ιστοί έχουν επουλωθεί, έχουν επαρκή αιμάτωση, οπότε μειώνεται ο κίνδυνος νέκρωσης του δέρματος
-
βλάβη των ιστών από την ακτινοθεραπεία μπορούν να αποκατασταθούν (ανάλογα με την περίπτωση)
Μειονεκτήματα:
-
ανάγκη λήψης νάρκωσης και υποβολής σε νέα επέμβαση
-
ανάγκη χρόνου αποθεραπείας
-
η ύπαρξη ουλών από τη μαστεκτομή επηρεάζει το αισθητικό αποτέλεσμα
Η απώτερη αποκατάσταση συνοδεύεται από πολύ υψηλά ποσοστά ικανοποίησης απο την ασθενή, με σημαντική βελτίωση της ποιότητας ζωής της, όπως καταγράφεται σε όλες τις ιατρικές μελέτες διεθνώς. Κάθε επέμβαση φυσικά συνοδεύεται από την πιθανότητα επιπλοκών και γι'αυτό η διεξοδική συζήτηση με τον πλαστικό χειρουργό θα φωτίσει κάθε πτυχή της προτεινόμενης θεραπείας.
Ενθέματα μαστού ή αυτόλογοι ιστοί?
Α. Τα ενθέματα μαστού που χρησιμοποιούνται είναι σιλικόνης (όπως στην αυξητική μαστού), με προτίμηση στα ανατομικά (έχουν το φυσικό σχήμα του μαστού) αφού προσδίδουν ένα πιο φυσικό τελικό αποτέλεσμα. Διαθέσιμες τεχνικές αποτελούν:
-
Άμεση αποκατάσταση, σε ένα στάδιο. Μετά τη μαστεκτόμη ο Πλαστικός χειρουργός τοποθετεί το ένθεμα, συνήθως κάτωθεν του μυός, δημιουργώντας το νέο μαστό. Δεν πρέπει να συγχέεται με την επέμβαση αυξητικής του μαστού αφού λείπει ο μαστός και υπάρχει μόνο δέρμα, οπότε η τεχνική διαφοροποιείται αρκετά. Τα χαρακτηριστικά του ενθέματος και η πιθανή χρήση άλλων τεχνητών υλικών αποτελούν σημαντικές επίσης διαφορές.
-
Απώτερη αποκατάσταση, σε δύο στάδια. Αποτελεί το συχνότερο τύπο με τη χρήση ενθεμάτων. Ένα προσωρινό ένθεμα που έχει τη δυνατότητα να φουσκώνει (διατατήρας) τοποθετείται, μετά την ολοκλήρωση της θεραπείας για τον καρκίνο, κάτω από το δέρμα και το θωρακικό μυ. Σε τακτά διαστήματα το ένθεμα γεμίζεται με φυσιολογικό ορό διατείνοντας τους ιστούς και δημιουργώντας την κοιλότητα όπου θα τοποθετηθεί το μόνιμο ένθεμα στη δεύτερη φάση. Μετά από 4-6 μήνες ολοκληρώνεται η αποκατάσταση με την αφαίρεση του προσωρινού και την τοποθέτηση του μόνιμου ενθέματος.
-
Άμεση απώτερη αποκατάσταση, σε δύο στάδια. Αποτελεί ενδιάμεση τεχνική, συνήθως όταν η ασθενής επιθυμεί άμεση αποκατάσταση αλλά τα χαρακτηριστικά του όγκου είναι ασαφή ως προς την ανάγκη περαιτέρω θεραπείας μετά τη μαστεκτόμη. Τοποθετείται ένα προσωρινό ένθεμα, μετά τη μαστεκτομή, ώστε η ασθενής να έχει άμεσα μαστό, ωστόσο η ιστολογική εξέταση του όγκου θα καθορίσει την περαιτέρω θεραπεία και το χρόνο ολοκλήρωσης της αποκατάστασης.
Η αποκατάσταση με ενθέματα προσφέρει συγκεκριμένα πλεονεκτήματα, όπως:
-
σύντομο, σχετικά, χειρουργείο
-
περιορισμένο πόνο και κίνδυνο άμεσων επιπλοκών
-
καμία λήψη ιστού από άλλη περιοχή του σώματος της ασθενούς
-
εξαιρετικά αποτελέσματα σε προφυλακτική μαστεκτομή (περίπτωση Angelina Jolie)
Μειονεκτήματα αποτελούν:
-
κίνδυνος άμεσων επιπλοκών, όπως μετά από κάθε χειρουργείο (αιμορραγία, αιμάτωμα, λοίμωξη, καθυστερημένη επούλωση, υπερτοφική ουλή κτλ)
-
κίνδυνος απώτερων επιπλοκών από το ένθεμα, όπως ρήξη, συλλογή υγρού ή φλεγμονή, δημιουργία ρικνωτικής κάψας, που θα απαιτήσουν περαιτέρω θεραπεία
-
πιθανή αφαίρεση και/ή αντικατάστασης του ενθέματος εντός 10 ετών. Ο κίνδυνος αυτός είναι πολύ υψηλότερος από την αισθητική επέμβαση αύξησης του μαστού
-
ανάγκη για περισσότερα χειρουργεία για την ολοκλήρωση της αποκατάστασης
-
μειωμένη φυσικότητα, αφού ο μαστός δεν αλλάζει μέγεθος με την αυξομείωση του βάρους, είναι πιο κρύος και δεν κινείται. Πιθανή η ανάγκη παρέμβασης στον υγιή μαστό για την επίτευξη ενός καλύτερου αποτελέσματος
-
μέτριο έως φτωχό αποτέλεσμα σε γυναίκες με μεγάλο πτωτικό μαστό
-
ανάγκη εξέτασης με μαγνητική τομογραφία της καλής κατάστασης των ενθεμάτων
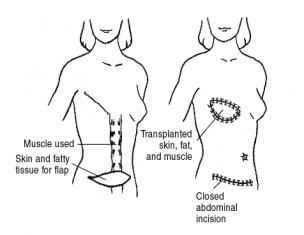
Β. Οι αυτόλογοι ιστοί (κρημνοί). Κύριες περιοχές-δότες αποτελούν η κοιλιακή χώρα (κρημνός TRAM ή DIEP) και η πλάτη (κρημνός του πλατέως ραχιαίου μυός) της ασθενούς. Λαμβάνεται το δέρμα μαζί με το λίπος και πιθανώς τον αντίστοιχο μυ της περιοχής (ορθό κοιλιακό, πλατύ ραχιαίο) για τη δημιουργία του μαστού.
TRAM DIEP Πλατύς Ραχιαίος
κρημνός κρημνός κρημνός
Πλεονεκτήματα αποτελούν:
-
Η σύσταση του κρημνού είναι παρόμοια προς το φυσικό μαστό, λόγω της ποσότητας του λίπους που περιέχει
-
Πιο φυσικό αποτέλεσμα, διότι ο κρημνός είναι ιστός της ασθενούς κι επομένως κινείται, αλλάζει μέγεθος κι έχει τη θερμοκρασία του σώματος. Η ανάγκη παρέμβασης στον υγιή μαστό είναι μικρότερη αλλά πιθανή λόγω πτώσης, μεγέθους κα
-
αποφυγή χρήσης ενθέματος κι επομένως των επιπλοκών τους
-
καλό αποτέλεσμα σε γυναίκες με μεγάλο πτωτικό μαστό
-
η χρήση του κρημνού από την κοιλιακή χώρα προσφέρει ταυτόχρονα κοιλιοπλαστική στην ασθενή
Μειονεκτήματα αποτελούν:
-
χρήση ιστού από την ασθενή, άρα δημιουργία ουλής και πιθανότητα επιπλοκών στη δότρια χώρα
-
μεγάλος χρόνος χειρουργείου, που ποικίλλει ανάλογα με τον τύπο αποκατάστασης και μπορεί να φτάσει τις 10-12 ώρες (κρημνός DIEP)
-
μεγαλύτερο διάστημα αποθεραπείας
-
πιθανότητα (5-10%) νέκρωσης του κρημνού ιδίως με τη χρήση κρημνών με μικροχειρουργική τεχνική (κρημνός DIEP)
-
πιθανή ανεπάρκεια διαθέσιμου ιστού σε αδύνατες ασθενείς
-
χρήση του κοιλιακού μυός (κρημνός TRAM), μειώνει την ισχύ του κοιλιακού τοιχώματος με κίνδυνο εμφάνισης κήλης μελλοντικά
Η αποκατάσταση με αυτόλογους ιστούς προτιμάται στην πλειονότητα των περιπτώσεων παρά τα μειονεκτήματα της. Βέβαια, πολύ παράγοντες πρέπει να συνυπολογιστούν όπως η κατάσταση της υγείας και ο σωματότυπος της ασθενούς, η ποιότητα των ιστών, το κάπνισμα, οι επιθυμίες της κα. Η συζήτηση με τον Πλαστικό Χειρουργό θα σας βοηθήσει να επιλέξετε τον τύπο αποκατάστασης που σας ταιριάζει.
Μετά την αποκατάσταση του μαστού?
Η αποκατάσταση δεν ολοκληρώνεται με την ανάπλαση του μαστού, αλλά τουλάχιστον μετά από 6 μήνες με:
-
Αποκατάσταση του συμπλέγματος θηλής-θηλαίας άλω. Πρόκειται για αισθητική κι όχι λειτουργική αποκατάσταση με τη χρήση μοσχεύματος από την υγιή θηλή ή τοπικό κρημνό. Η θηλαία άλω αποκαθίσταται με δερματικό μόσχευμα ή/και ιατρικό τατουάζ.
-
Επέμβαση συμμετρίας στον υγιή μαστό, με τη χρήση κάποιου τύπου μαστοπλαστικής (αυξητική, μειωτική ή ανόρθωση μαστού)
-
Μεταμόσχευση λίπους, για τη διόρθωση της ασυμμετρίας ή του όγκου των μαστών. Αποτελεί νέα τεχνική, με εντυπωσιακά αποτελέσματα.
Αν και δεν είναι πάντα αναγκαίο να γίνουν, οι παραπάνω επεμβάσεις βελτιώνουν το τελικό αισθητικό αποτέλεσμα και την ικανοποίηση της ασθενούς από τη διαδικασία της αποκατάστασης.
Ως συμπέρασμα, η αποκατάσταση του μαστού μετά τη μαστεκτομή είναι μια διαδικασία όπου η επαρκής ενημέρωση της υποψήφιας έχει κεντρικό ρόλο στην επιλογή της κατάλληλης τεχνικής που θα ικανοποιήσει τις ανάγκες της. Η εμπιστοσύνη, συζήτηση και συνεργασία με τον Πλαστικό σας Χειρουργό είναι επίσης αναγκαία για να βαδίσετε μαζί το δύσβατο δρόμο της θεραπείας του καρκίνου του μαστου και της αποκατάστασης.



